La péricoronarite va-t-elle disparaître d’elle-même ? C’est une question que beaucoup se sont posée lorsqu’ils ont été confrontés à ce dilemme dentaire. La péricoronarite, une affection souvent associée aux dents de sagesse, peut provoquer une tempête dans votre bouche. Voyons cela de plus près. Ensemble, nous allons explorer les tenants et les aboutissants de la péricoronarite et de son intrigant parcours.
I. Qu’est-ce que la péricoronarite ?
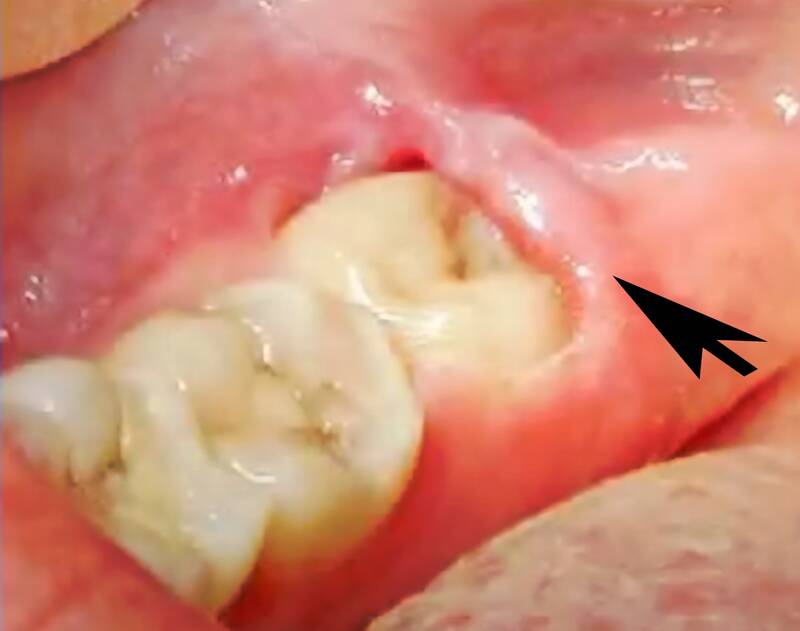
La péricoronarite est un problème de santé bucco-dentaire qui touche généralement les jeunes adultes. Elle survient lorsque le tissu gingival entourant une dent, en particulier une dent de sagesse naissante, devient gonflé et enflammé.
Le nom est dérivé de « peri », qui signifie autour, et de « corona », qui signifie couronne, indiquant ainsi l’inflammation autour de la couronne d’une dent.
Elle peut se présenter sous la forme d’un petit lambeau de tissu gingival rose-rouge, souvent appelé « opercule », qui recouvre une partie de la dent. Ce petit lambeau crée un espace où les débris alimentaires et les bactéries peuvent se loger, provoquant une irritation, une infection et une exacerbation de l’inflammation.
Il s’agit d’un phénomène courant, en particulier lorsque les dents de sagesse n’ont pas suffisamment d’espace pour remonter à la surface ou pour faire une éruption complète.
Il n’est pas surprenant que ce tissu devienne un terrain propice à la prolifération des bactéries, ce qui finit par provoquer une infection – la caractéristique de la péricoronarite.
II. La péricoronarite va-t-elle disparaître d’elle-même ?
La péricoronarite est une affection difficile. Le fait qu’elle disparaisse ou non dépend de nombreux facteurs.
Au départ, un cas bénin peut disparaître de lui-même, surtout si l’élément déclencheur – aliments ou débris coincés sous la gencive – est éliminé.
Une hygiène bucco-dentaire rigoureuse, comprenant un nettoyage soigneux et un rinçage de la bouche à l’eau salée tiède, peut aider dans ce cas.
Cependant, il est essentiel de se rappeler que la péricoronarite récidive souvent, principalement parce que le problème sous-jacent – une dent dont l’éruption est incomplète – persiste.
En d’autres termes, tant que ce lambeau gingival existe, le risque d’infection persiste.
Les bactéries y trouvent un sanctuaire où se multiplier, entraînant une inflammation potentielle.
Par conséquent, une intervention dentaire professionnelle est souvent nécessaire. En particulier, si la douleur, le gonflement ou d’autres symptômes persistent, n’hésitez pas à consulter un professionnel.
1. Peut-on laisser la péricoronarite sans traitement ?
Ne pas traiter la péricoronarite est certainement une approche quelque peu risquée. Certes, même les problèmes les plus légers peuvent être temporairement atténués par une bonne hygiène bucco-dentaire.
Néanmoins, la présence persistante de la cause sous-jacente – ce délicat lambeau de gencive – signifie qu’une poussée récurrente est probable.
Plus important encore, une péricoronarite non contrôlée peut entraîner de graves complications.
Il faut envisager la possibilité de formation d’abcès, voire la propagation de l’infection à d’autres zones, y compris la gorge ou le cou.
Ce n’est plus seulement une dent douloureuse ;
Elle peut entraîner des difficultés à avaler ou à respirer. De plus, des bactéries omniprésentes peuvent pénétrer dans la circulation sanguine, entraînant des infections systémiques graves.
La péricoronarite peut-elle rester sans traitement ? Nous ne le recommandons pas.
2. Quelle est la douleur associée à la péricoronarite ?
La douleur associée à la péricoronarite est très subjective et varie d’une personne à l’autre.
L’inconfort peut être léger, se limitant à une douleur sourde autour de la dent affectée, ou il peut être intense, irradiant les zones voisines telles que la mâchoire, la gorge ou l’oreille.
Dans certains cas, les patients font état d’une douleur lancinante qui peut les gêner dans leurs activités quotidiennes.
En outre, la douleur peut s’aggraver lors de la morsure ou de la mastication, en particulier si le tissu gingival gonflé gêne.
L’inflammation peut également provoquer une gêne lors de l’ouverture de la bouche ou de la déglutition.
En conclusion, la péricoronarite peut effectivement être très douloureuse. Toutefois, les niveaux de douleur varient en fonction de la gravité de l’infection et de la tolérance individuelle à la douleur.
3. Peut-on faire éclater une péricoronarite ?
Tout d’abord, il est important de comprendre que cette affection n’est pas comparable à une ampoule ou à un furoncle que l’on peut piquer ou drainer en toute sécurité à la maison.
La péricoronarite désigne un tissu gingival enflammé et souvent infecté autour d’une dent partiellement éruptive.
S’il y a du pus dû à une infection grave, vous devez résister à la tentation de le faire éclater.
En effet, en essayant de le faire, vous risquez d’aggraver l’infection ou de la propager aux tissus avoisinants.
En fait, de telles tentatives pourraient augmenter le risque de complications.
Et en cas de gonflement important ou de pus, une intervention dentaire est nécessaire.
Un dentiste ou un chirurgien buccal peut drainer la zone en toute sécurité si nécessaire, puis mettre en place un plan de traitement approprié, comprenant souvent des antibiotiques ou même une intervention chirurgicale.
En résumé, il ne faut jamais essayer de guérir une péricoronarite par soi-même.
4. La péricoronarite disparaît-elle avec les antibiotiques ?
La péricoronarite est une affection dentaire parfois caractérisée par une inflammation et souvent par une infection bactérienne.
Les antibiotiques peuvent donc jouer un rôle essentiel dans la prise en charge de la péricoronarite inflammatoire. Cependant, ils ne constituent pas une solution universelle pour tous les cas.
Il est indéniable que les antibiotiques, lorsqu’ils sont prescrits par un dentiste, peuvent aider à contrôler l’aspect bactérien de l’infection, réduisant ainsi efficacement l’inflammation et les symptômes.
Ils sont particulièrement bénéfiques lorsque l’infection s’est propagée au-delà de la zone locale ou lorsqu’il existe des signes systémiques tels que la fièvre ou le gonflement des ganglions lymphatiques.
Cependant, il faut garder à l’esprit que les antibiotiques font généralement partie d’un plan de traitement plus large.
Ils sont généralement utilisés en conjonction avec d’autres procédures dentaires, telles que l’irrigation de la zone, l’élimination des débris coincés sous la gencive ou même l’extraction de la dent affectée dans les cas graves ou récurrents.
De plus, les antibiotiques sont incapables de résoudre le problème mécanique sous-jacent : la dent partiellement sortie et le lambeau de gencive qui la recouvre.
Ainsi, si les antibiotiques peuvent temporairement soulager les symptômes et contrôler l’infection, le risque de récidive demeure si le problème principal n’est pas résolu.
Par conséquent, les antibiotiques ne peuvent à eux seuls éliminer définitivement la péricoronarite.
5. Comment se débarrasser naturellement de la péricoronarite ?
Il existe en effet des remèdes maison qui peuvent aider à gérer les symptômes et à prévenir l’aggravation de la maladie.
Tout d’abord, il est essentiel de maintenir une excellente hygiène bucco-dentaire.
Un brossage régulier, l’utilisation de fil dentaire et de bains de bouche permettent de garder la bouche propre et de réduire l’accumulation de bactéries.
Les rinçages à l’eau salée tiède sont souvent recommandés pour leurs propriétés apaisantes et légèrement antiseptiques.
Ils peuvent aider à garder la zone affectée propre, limitant ainsi la croissance bactérienne.
Toutefois, il est essentiel de se rappeler que ces mesures ne peuvent que soulager les symptômes et éventuellement prévenir la propagation de l’infection ; ce ne sont pas des remèdes en soi.
Certains suggèrent l’huile de clou de girofle en raison de ses propriétés antidouleur.
L’application d’une petite quantité sur la zone affectée peut réduire l’inconfort.
En outre, un régime alimentaire équilibré, riche en vitamine C et autres nutriments stimulant le système immunitaire, peut contribuer à la santé bucco-dentaire générale.
Toutefois, ces méthodes naturelles doivent compléter, et non remplacer, les conseils et les traitements dentaires professionnels.
6. L’eau salée soigne-t-elle la péricoronarite ?
L’eau salée est une aide bénéfique dans la gestion de la péricoronarite. C’est un désinfectant naturel qui aide à nettoyer la bouche et à apaiser les gencives irritées.
Des rinçages fréquents éliminent les débris coincés sous les gencives, réduisant ainsi la charge bactérienne et l’inflammation.
Cependant, bien que bénéfique, le rinçage à l’eau salée n’est pas une panacée pour la péricoronarite.
Il peut certainement aider à gérer les symptômes et à prévenir d’autres complications, mais il ne résout pas le problème sous-jacent.
7. Le peroxyde d’hydrogène guérit-il la péricoronarite ?
Le peroxyde d’hydrogène est un autre antiseptique fréquemment utilisé dans les soins bucco-dentaires.
Dilué correctement, il peut aider à nettoyer la bouche et à réduire les bactéries.
Il peut donc être utilisé dans le cadre d’une routine d’hygiène bucco-dentaire complète pour traiter la péricoronarite.
Il convient toutefois d’être prudent, car une utilisation excessive ou inappropriée peut provoquer des irritations et d’autres effets secondaires.
Par ailleurs, comme l’eau salée, le peroxyde d’hydrogène aide à gérer les symptômes et à maintenir l’hygiène bucco-dentaire, mais ne guérit pas la péricoronarite.
III. combien de temps la péricoronarite dure-t-elle sans traitement ?
D’emblée, il est essentiel de comprendre que la durée de la péricoronarite sans traitement dépend en grande partie de la gravité de la maladie et de facteurs individuels tels que la réponse immunitaire de l’organisme.
Dans sa forme légère, avec seulement une inflammation localisée et une gêne minime, la péricoronarite peut temporairement disparaître en quelques jours ou une semaine, surtout si une hygiène bucco-dentaire correcte est maintenue et si les irritants tels que les particules alimentaires coincées sont éliminées.
Néanmoins, ce soulagement est souvent transitoire et les épisodes récurrents sont fréquents en raison de la nature persistante des facteurs causaux, principalement la dent partiellement éruptive et le lambeau gingival qui la recouvre.
Dans les cas les plus graves, si une infection active est présente et non traitée, les symptômes peuvent persister pendant plusieurs semaines, voire plus longtemps.
Il est important de noter que ces durées sont approximatives et peuvent varier considérablement d’une personne à l’autre.
IV. Existe-t-il des complications liées à la péricoronarite ?
La péricoronarite, lorsqu’elle n’est pas traitée, peut entraîner des complications assez graves.
Les complications localisées peuvent inclure la progression de l’infection jusqu’à un abcès dentaire, caractérisé par une douleur intense, un gonflement et la formation de pus.
L’infection peut se propager aux tissus environnants, provoquant une cellulite, une infection douloureuse de la peau.
Dans de rares cas, elle peut évoluer vers une affection connue sous le nom d’angine de Ludwig, qui peut provoquer un gonflement et une douleur au niveau du plancher de la bouche et, ce qui est inquiétant, peut gêner la respiration.
De plus, si l’inflammation et l’infection persistent pendant une période prolongée, elles peuvent endommager les dents adjacentes ou l’os de la mâchoire.
De plus, la présence constante d’infections peut potentiellement provoquer une maladie parodontale, affectant la santé des gencives et des autres structures soutenant les dents.
Systématiquement, les bactéries responsables de l’infection peuvent pénétrer dans la circulation sanguine, entraînant une bactériémie ou une septicémie, des affections graves qui nécessitent une intervention médicale immédiate.
V. La péricoronarite disparaît-elle après l’extraction des dents de sagesse ?
Pour l’essentiel, la réponse penche vers un « oui » retentissant. La logique est relativement simple, mais elle est liée aux fascinants processus de guérison du corps humain.
En effet, lorsque les dents de sagesse, qui sont les principales coupables, sont retirées, il s’ensuit naturellement que la source de l’inflammation a été éliminée.
Cela crée un environnement propice pour que les mécanismes de guérison du corps prennent le relais.
Les tissus gingivaux commencent alors à cicatriser, ce qui conduit progressivement à la résolution de la maladie.
VI. La péricoronarite peut-elle vous tuer ?
Comme nous l’avons vu tout au long de cet article, la péricoronarite est une inflammation du tissu gingival entourant une dent partiellement percée ou incluse, généralement une dent de sagesse, et ne met généralement pas la vie en danger.
Toutefois, si elle n’est pas traitée, elle peut entraîner de graves complications.
L’infection peut se propager à la gorge ou au cou, entraînant des difficultés respiratoires potentiellement mortelles.
En outre, l’infection peut se propager à la circulation sanguine, une condition connue sous le nom de septicémie, qui est une urgence médicale et peut être fatale si elle n’est pas traitée rapidement.
VII. La péricoronarite est-elle contagieuse ?
La péricoronarite n’est pas contagieuse.
Elle ne se transmet pas d’une personne à l’autre comme un rhume ou une grippe.
Cependant, les bactéries responsables de la péricoronarite peuvent être transmises par la salive. Cela signifie que même si vous ne pouvez pas attraper la péricoronarite par l’intermédiaire de quelqu’un d’autre, il est possible d’être exposé à la bactérie qui en est la cause par des activités telles que le partage d’ustensiles ou les baisers.
Il est toutefois important de noter que ce n’est pas parce que vous êtes exposé à ces bactéries que vous développerez une péricoronarite.
VIII. Comment la péricoronarite affecte-t-elle l’éruption des dents de sagesse ?
Lorsqu’une dent de sagesse est partiellement sortie, un lambeau de tissu gingival peut rester sur la dent.
Ce lambeau peut rendre difficile un nettoyage correct de la zone, entraînant une accumulation de bactéries et de débris alimentaires.
Dans certains cas, la péricoronarite peut interrompre le processus d’éruption de la dent de sagesse.
L’inflammation et le gonflement peuvent physiquement obstruer le chemin de la dent, l’empêchant d’émerger complètement.
Dans d’autres cas, l’affection peut survenir après l’éruption partielle de la dent, l’inflammation et l’infection se développant en réponse aux bactéries et débris piégés.
IX. La péricoronarite peut-elle provoquer une mauvaise haleine ?
La péricoronarite peut entraîner une mauvaise haleine, une affection médicalement connue sous le nom d’halitose.
Cela est principalement dû à l’infection bactérienne associée à la péricoronarite.
Les bactéries impliquées dans l’infection produisent des composés sulfurés volatils (CSV), qui sont principalement responsables de la mauvaise odeur.
Lorsqu’une dent de sagesse a fait partiellement éruption, elle crée une poche où peuvent s’accumuler des particules alimentaires et des bactéries.
Cette zone est difficile à nettoyer efficacement, ce qui permet aux bactéries de se développer.
Les bactéries décomposent les particules alimentaires piégées, ce qui entraîne la production de ces CSV.
Il en résulte une mauvaise haleine persistante qui est souvent l’un des premiers symptômes visibles de la péricoronarite.
X. Comment puis-je prévenir la péricoronarite ?
La prévention de la péricoronarite passe principalement par le maintien d’une bonne hygiène bucco-dentaire.
Un brossage régulier et l’utilisation du fil dentaire permettent d’éliminer les particules alimentaires et les bactéries susceptibles de provoquer une infection.
L’utilisation d’un bain de bouche antibactérien peut également être bénéfique.
Cependant, même avec d’excellents soins dentaires, la péricoronarite peut parfois survenir, en particulier chez les personnes dont les dents de sagesse sont partiellement sorties.
Dans ce cas, il est essentiel de procéder à des examens dentaires réguliers. Le dentiste peut surveiller l’état des dents de sagesse et des gencives environnantes, et suggérer un traitement précoce si des signes de péricoronarite apparaissent.
Dans certains cas, si les dents de sagesse constituent un problème récurrent, le dentiste peut recommander leur extraction.
C’est souvent le meilleur moyen de prévenir de futurs épisodes de péricoronarite.
Liens Utiles:
Non-third molar related pericoronitis in a sub-urban Nigeria population of children
Clinical/biological outcomes of treatment for pericoronitis
Managing pericoronitis associated with lower third molars surgically, can we do any better?